首页 > 公文写作 > 调研报告 / 正文
围产期急性非心源性肺水肿4例报告
2023-03-10 17:45:13 ℃隋峰,姚文鹏,刘晓亚,姜艳
作者单位:100026 北京,首都医科大学附属北京妇产医院/北京妇幼保健院重症监护病房
肺水肿是一组以低氧血症为主要临床表现的心肺系统疾病,通常指多种因素造成的肺血管外间质或肺泡内液体的异常积聚,临床上主要分为心源性肺水肿和非心源性肺水肿两类。基于围产期的特殊病理生理表现,孕产妇发生心源性肺水肿的病因多为瓣膜性或先天性心脏病为基础的心脏疾患或合并严重内科疾病如病毒性心肌炎、围产期心肌病等。而非心源性肺水肿可发生在心功能正常的孕产妇,表现为严重低氧血症,发病急,进展快。少数孕妇,即使整个产检过程中各系统均正常,也可能在围产期出现严重非心源性肺水肿,危及孕产妇及胎儿生命,如处理不及时会导致严重后果。因此,早期发现、正确诊断、及时治疗对降低围产期急性非心源性肺水肿的发生率及预后改善有重要意义[1]。
本文回顾性分析了2021年1~12月首都医科大学附属北京妇产医院收治的4例围产期非心源性肺水肿患者的临床资料,旨在探讨围产期急性非心源性肺水肿的病因、临床特点、诊断和治疗。现报道如下。
病例1:29岁初产妇,孕期平顺,孕足月自然临产,产程中因胎儿窘迫于连续硬膜外麻醉下行剖宫产术,手术顺利,术后因低氧血症转入重症监护病房(ICU)。入室呼吸15次/min,心率123次/min,血压116/70 mmHg,右肺呼吸音较低,未闻及明显干湿啰音,双下肢无水肿;
予经鼻高流量氧疗(high flow nasal cannula oxygen therapy,HFNC),氧流量50 L/min,氧浓度60%,血氧饱和度94%~97%;
动脉血气分析提示:pH 7.356,PCO229.7 mmHg,PO280.2 mmHg,Lac 1.9 mmol/L,SO297.0%,PaO2/FiO2134,床旁超声未见心脏结构及功能异常,射血分数(EF)61%,双下肢未见明显静脉血栓,予化痰、抗感染、纠正低蛋白血症等处理。次日行CT肺动脉造影(computed tomography pulmonary angiography,CTPA)检查排除肺栓塞,肺CT显示双肺上下叶各段可见弥漫性实变影,以背侧为主,突出表现为重力依赖区实变,考虑非心源性肺水肿。鼓励患者变换体位,及俯卧位通气8 h,症状和氧合逐渐改善,逐渐下调吸入氧浓度,过渡为鼻导管吸氧,5 d后PaO2/FiO2上升到326;
10 d后复查肺CT,双下肺弥漫性阴影完全消失,顺利出院。
病例2:24岁初孕妇,孕16周因宫颈机能不全,在我院行经阴道宫颈环扎术,术后卧床保胎治疗;
孕中期并发妊娠期高血压,给予盐酸拉贝洛尔及拜新同口服降压治疗,血压波动于129~146/75~90 mmHg;
孕28+周入院给予地塞米松促胎肺成熟;
孕31周因胎儿窘迫于腰硬联合麻醉下行紧急剖宫产术,手术顺利,术后予硫酸镁解痉、口服降压、促宫缩等对症支持治疗;
术后第1天,患者诉胸闷、憋气,脱氧下SpO282%,查动脉血气分析PaO2/FiO2178,考虑妊娠期高血压疾病、I型呼吸衰竭转入ICU。入ICU时患者略憋气,浅快呼吸,频率24次/min,无咳嗽,无痰,体温37.2℃,双肺呼吸音粗,右肺可闻及湿啰音。予HFNC,氧流量60 L/min,氧浓度60%,血氧饱和度95%~98%,予化痰、抗感染等治疗;
床旁超声未见心脏结构及功能异常,EF 64%,胸部CT平扫可见双肺下叶背侧实变影,内可见支气管影;
鼓励患者变换体位及俯卧位通气4~6 h,患者症状和氧和改善较明显,逐渐下调吸氧条件,4 d后PaO2/FiO2升至298,顺利转出。
病例3:28岁,初孕妇,孕23周因宫颈机能不全于我院行经阴道宫颈环扎术,术后卧床保胎治疗;
孕24周并发妊娠期高血压,予口服拉贝洛尔降压;
孕29周因血压波动,尿蛋白(2+)诊断子痫前期予地塞米松促肺、硫酸镁解痉等治疗,治疗过程中早产临产,血压进一步升高给予尼卡地平静脉降压,并因胎儿窘迫,全身麻醉下急诊剖宫产术,术中气管插管,吸氧浓度100%,血气分析PaO2111 mmHg,因I型呼吸衰竭转入ICU,予保护性肺通气策略,PEEP 6 cmH2O,潮气量450 mL/次,呼吸频率24次/min,吸氧浓度80%,SpO296%,根据血气结果逐渐降低呼吸支持条件,后吸氧浓度降至60%,予拔除气管插管,序贯经鼻高流量治疗;
术后CTPA检查提示,双肺下叶背侧实变影,内可见支气管影,除外大块肺栓塞,鼓励变化体位及俯卧位通气6~8 h,患者氧合改善明显,PaO2/FiO2恢复至346,5 d后顺利转出。
病例4:33岁,初孕妇,孕32周因血压升高,尿蛋白(3+)诊断子痫前期由外院转诊至我院,予拉贝洛尔口服降压、硫酸镁解痉、地塞米松促胎肺成熟等治疗,后因病情加重诊断HELLP综合征于连续硬膜外麻醉下急诊行剖宫产术,手术顺利,术后转入ICU。入ICU时血流动力学稳定,呼吸频率16次/min,面罩吸氧,浓度50%,血气分析提示PaO276 mmHg,PaO2/FiO2152,改为HFNC,氧流量50 L/min,氧浓度50%,血氧饱和度97%;
血常规提示PLT 54×109/L,BNP 88 pg/mL,术后继续口服降压、硫酸镁解痉、化痰,预防感染纠正低蛋白血症等治疗;
床旁超声未见心脏结构及功能异常,射血分数65%;
鼓励患者变换体位及俯卧位通气6 h。患者症状和氧和改善较明显,3 d后转出。
该4例患者术后均表现为I型呼吸衰竭(PaO2/FiO2111~178),但临床症状较轻,均无明显憋气、呼吸困难,无咳嗽、咳痰,无明显胸闷、胸痛,与低氧严重程度不相符合。其他系统如循环、肝、肾、凝血功能等较为正常。患者入ICU时呼吸功能情况详见表1。
患者术后复查血象偏高,3例患者WBC均大于10×109/L,PCT均小于1 ng/mL,考虑手术应激和妊娠因素,严重感染证据不充分。所有患者无心脏基础疾病,2例患者BNP大于20 pg/mL,但均小于100 pg/mL,妊娠期高血压疾病患者在妊娠后期可轻度增高,但很少大于100 pg/mL,因此不符合心源性肺水肿的诊断。心源性肺水肿BNP一般会明显增高,甚至超过500 pg/mL。重要实验室检查结果详见表2。
4例患者均经行剖宫产,手术相对顺利,无产后出血,具体手术情况和分娩情况详见表3。
肺水肿是妊娠期及围产期相对少见的疾病。2003年美国一项队列研究回顾分析该地区某大型三级转诊中心近10年来所有诊断为急性肺水肿的孕产妇病历,发现急性肺水肿的发生率为0.08%,大部分为心源性肺水肿[2]。国内对于妊娠期肺水肿少有研究,多是一些病案报道,2016年孙彩萍等[3]报道了18例围产期急性肺水肿,多为心源性肺水肿,其发病率为0.14%。妊娠期非心源性肺水肿的发病率较心源性肺水肿更少,国内更是鲜有报道。
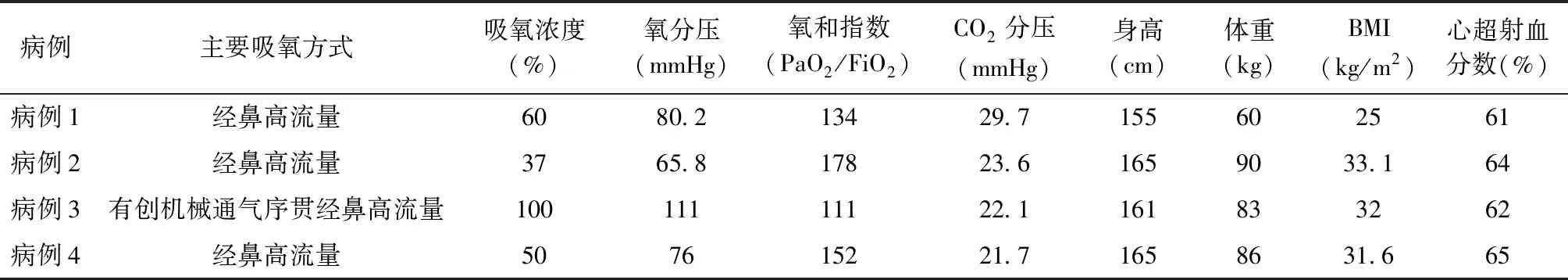
表1 患者入ICU时一般情况和呼吸情况
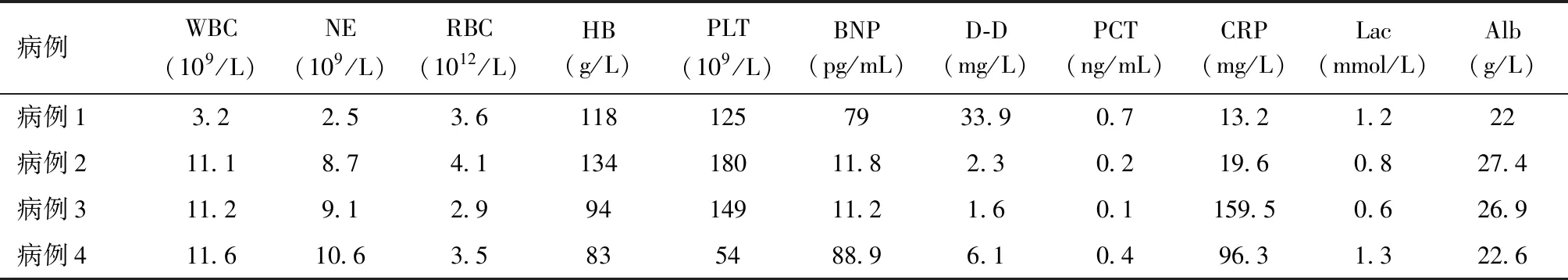
表2 患者重要实验室检查结果
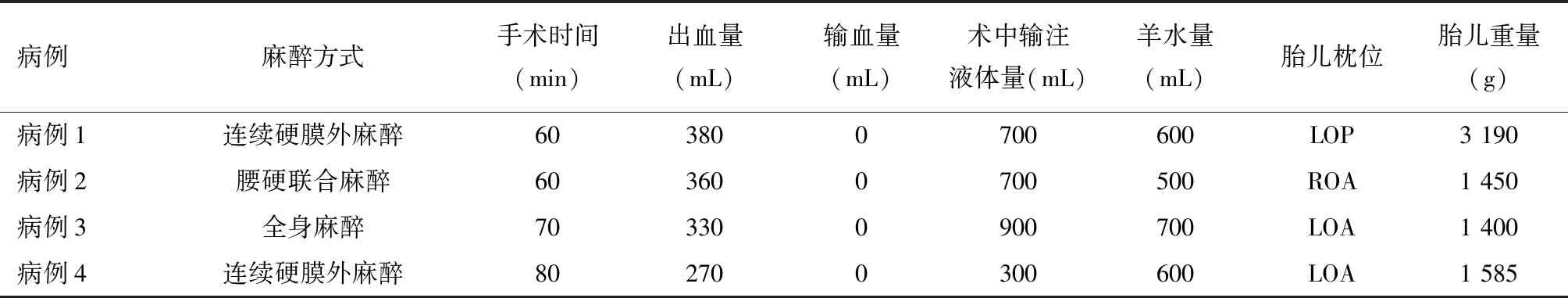
表3 患者手术及胎儿情况
3.1 心源性肺水肿与非心源性肺水肿鉴别
非心源性肺水肿首先需要与心源性肺水肿相鉴别。典型的心源性肺水肿是静水压增高性肺水肿,由各种原因如高血压性心脏病、冠状动脉硬化性心脏病、二尖瓣狭窄、容量超负荷等引起的肺毛细血管静水压增高,致血管内液体外渗最终产生肺水肿。这些患者常表现为烦躁不安、不能平卧、心率增快、明显的呼吸困难、白色或粉红色泡沫样痰;
肺部CT表现为形态和分布多样的磨玻璃影和实变,可呈中央型、弥漫型和局限型,而中央型表现为两肺中内带对称分布的磨玻璃影,肺门区密度较高,形如蝶翼称为蝶翼征。
非心源性肺水肿则是肺毛细血管通透性增高所致,又被称为通透性肺水肿,急性呼吸窘迫综合征(ARDS)是临床上最为常见的非心源性肺水肿。各种肺内或肺外因素可诱发肺泡-毛细血管损伤、肺泡上皮细胞受损,毛细血管通透性明显增加,进而出现通透性肺水肿。经典的肺部CT影像学表现为磨玻璃影和肺实变,因重力原因,肺下叶背段实变更为明显。ARDS肺部CT突出表现为不均匀性,因上侧、肺腹侧重量增加导致下侧、肺背侧重力依赖区的明显实变。
本文中4例患者的临床症状表现与低氧血症严重程度不相符,患者仅表现为略气短,呼吸频率轻度增快,甚至呼吸频率正常,这可能与本组患者年龄较轻,代偿能力强有关。CT均表现为明显重力依赖区的肺水肿,与心源性肺水肿区别显著,是鉴别的有效手段。
BNP亦是诊断急性肺水肿的重要临床指标,常规用于心肺疾病的监测和非妊娠患者急性肺水肿的诊断。其主要在心室肌细胞内合成,在心室壁张力增加、容量超负荷和心脏损伤等情况下明显增加。BNP值<100 ng/L可排除急性心力衰竭。在正常妊娠中,已报告的中位BNP值为<20 ng/L,约为非妊娠女性的2倍,在整个妊娠期间保持相对稳定,但在子痫前期患者中增加[4]。本文患者中BNP均未超过100 pg/mL。已有文献报道,围产期心源性肺水肿患者BNP均明显增高,甚至超过500 pg/mL,所以BNP是鉴别是否为心源性肺水肿的一项有价值的检验指标[1]。
3.2 药物相关性肺水肿
围产期使用的多种药物均可能导致肺水肿,包括β受体激动剂、缩宫素受体拮抗剂、钙通道阻断剂、缩宫素和硫酸镁等。本文中1例患者曾使用阿托西班保胎治疗,阿托西班不良作用更少,更安全,但其导致肺水肿也有个案报道[5]。阿托西班是子宫特有的选择性催产素受体拮抗剂,通过产生一氧化氮和减少钙离子跨膜转运,引起血管舒张和通透性增加,这可能是其造成肺水肿的机制之一。
硫酸镁是产科常用的药物,尤其在妊娠期高血压疾病患者中广泛使用。镁离子通过与钙离子竞争细胞膜上的结合位点,阻止钙内流,从而降低细胞内钙离子浓度,松弛子宫平滑肌,而钙离子浓度降低则与肺水肿有关。
此外,麻醉过程中使用的一些药物和操作,也可能是增加毛细血管通透性的因素。顺式阿曲库铵可能导致少量的组胺释放,而组胺在过敏与炎症调节方面扮演重要角色,可以导致血管平滑肌扩张,产生水肿。通常孕妇的潮气量、分钟通气量和耗氧量均有所增加,功能残气量降低;
而平卧后过度膨胀的子宫会使得功能残气量进一步降低,这可能是导致严重呼吸衰竭的原因之一[6]。
3.3 子痫前期与肺水肿
已有研究显示,子痫前期是肺水肿的高危因素,具体危险因素包括高龄、多次妊娠、合并慢性高血压、血浆胶体渗透压低和输注过多的晶体和胶体等[1]。据报道,3%的子痫前期患者可能合并肺水肿,大多数情况(约70%)发生在产后。本组病例中有3例患者为妊娠期高血压疾病,其中2例为子痫前期。
子痫前期并发急性肺水肿的原因并没有完全阐明,可能同时有心源性和通透性两个因素。子痫前期时由于外周小血管痉挛而外周阻力明显增加,心输出量下降,呈低排高阻状态。左心输出量下降造成左室舒张末压增高,增加肺静脉回流阻力,进而造成肺毛细血管压升高,较容易发生心源性肺水肿[7]。另外,产后回心血量突然增加,造成心脏前负荷明显增加,导致肺毛细血管静水压增加,加之妊娠后期多合并低白蛋白血症和补充晶体液后的稀释性低蛋白血症,这些因素均可能增加肺水肿发生。另外,重度子痫前期时,血管内皮细胞受损,毛细血管通透性增加,这是发生非心源性肺水肿重要的原因[8]。多种因素叠加使子痫前期患者发生肺水肿概率大大增加。
3.4 卧床保胎与肺水肿
本文病例中有2例宫颈环扎术患者,均有长程保胎史,每日卧床时间均超过20 h。这2例孕妇BMI均>30 kg/m2,且孕期体重增加明显,肥胖患者卧位时双肺低垂部位静水压明显增加,长时间处于这种高压状态,加之低蛋白血症等因素,最终导致非心源性肺水肿,这可能是发生肺水肿一个较为重要的原因。目前关于卧床保胎和肺水肿的研究较少,缺乏相关临床资料。
3.5 非心源性肺水肿的治疗
3.5.1 积极氧疗是治疗的基础,经鼻高流量是有效的氧疗设备 急性非心源性肺水肿的患者多存在严重低氧血症,首先要保证充分的氧供,合适的氧疗是治疗的基石。经HFNC是一种通过无需密封的导管,经鼻输入经过加温加湿的高流量混合气体的呼吸治疗方法,在临床使用越来越广泛。使用经鼻高流量,可以精确性调整氧浓度,充分加温加湿,保护黏膜及纤毛功能,促进分泌物清除,避免上皮损伤[9]。另外,高速气流可以产生一定的呼气末正压,促进肺泡开放。已有研究表明,HFNC可有效缓解呼吸困难,对轻中度呼吸衰竭有良好的临床疗效,具有良好的患者耐受性[10]。本组4例患者均使用HFNC,能迅速改善氧和情况,且耐受较好,避免有创机械通气治疗。
3.5.2 清醒状态俯卧位通气是重要治疗手段 卧位时,由于静水压的原因,处于低位的器官和组织压力越高,血管内静水压越高,更容易产生肺水肿。与仰卧位相反,俯卧位通气时,胸腔内负压由背侧向腹侧逐渐减小,背侧胸腔内负压增大,跨肺压增加,促进处于上位背侧的肺泡重新开放,腹侧胸腔内负压减小,跨肺压减少,腹侧通气量减少,但仍可以维持腹侧肺泡开放[11]。重力依赖区肺泡通气在俯卧位时可增加,趋于复张,同时非重力依赖区肺泡过度通气状态有所减轻,肺顺应性增加,最终使背侧的肺泡重新复张,促进液体吸收[12]。本文中患者均为清醒状态,无需镇静治疗,可配合医护进行俯卧位通气治疗,根据患者耐受情况调整俯卧位通气的时间,每日累计超过8 h临床效果更好。剖宫产手术多为横切口,切口并发症不多,本文中患者俯卧位通气耐受均良好,均未出现伤口并发症,俯卧位后氧和较前有所改善,取得良好效果。
3.5.3 积极液体管理和输注白蛋白是治疗重要环节 液体管理也是治疗肺水肿的重要环节,限制入量和利尿脱水治疗可以促进肺水肿吸收。理论上,输注白蛋白可通过提高血浆胶体渗透压降低微血管滤过,从而减轻肺水肿;
而脱水治疗可通过降低静脉回流压力,降低淋巴回流压力,促进液体的吸收[13]。对于合并低蛋白血症的肺水肿患者,补充白蛋白可提高胶体渗透压,降低微血管滤过,减轻肺水肿,但要注意避免容量超负荷,尤其在已经出现心功能不全患者中使用白蛋白更要慎重,最好初步控制肺水肿,且血流动力学严密监测下使用。
急性非心源性肺水肿是妊娠期及围产期少见并发症,其临床症状和血气分析严重程度并不一致,临床主要表现为憋气、气短,血气分析氧分压明显降低,PaO2/FiO2小于200,CT是明确诊断的主要辅助检查,可与心源性肺水肿鉴别。一旦明确诊断,使用HFNC是治疗基础,积极变换体位和俯卧位通气可取得明显治疗效果。
猜你喜欢 肺水肿围产期心源性 肺部超声对肺水肿严重程度及治疗价值的评估中国典型病例大全(2022年13期)2022-05-10围产期预防保健干预对高危孕妇妊娠并发症发生率的影响观察中华养生保健(2020年2期)2020-11-16心源性猝死的10个“魔鬼时刻”中国生殖健康(2019年11期)2019-01-07补血生乳颗粒对SD大鼠围产期毒性中成药(2018年3期)2018-05-07单纯右冠状动脉闭塞并发肺水肿的机制探讨中国医药指南(2017年3期)2017-11-13围产期时间定义婚育与健康(2017年7期)2017-09-12围产期胎膜早破与生殖道病原菌感染的分析现代检验医学杂志(2016年4期)2016-11-15心源性呼吸困难的诊断新策略―肺部超声“彗尾征”中国全科医学(2015年33期)2015-12-02美皮康用于心源性水肿所致皮肤溃烂护理的疗效观察中国医疗美容(2015年2期)2015-07-19肺超声在心源性肺水肿诊疗中的应用价值医学研究杂志(2015年12期)2015-06-10猜你喜欢
- 2024-01-20 2024年某县食用菌产业发展调研报告(全文完整)
- 2024-01-20 有关机关公文格式调研报告
- 2024-01-20 关于国有企业腐败问题预防惩治情况调研报告【精选推荐】
- 2024-01-19 (10篇)关于企业文化建设调研报告
- 2024-01-19 2024年党校开展党纪律教育情况调研报告(完整文档)
- 2024-01-19 思政教育学科社会服务调研报告
- 2024-01-19 2024年度主题教育调研文章(2024年)
- 2024-01-18 2024年度(7篇)落实全面从严治党主体责任情况报告、述责述廉报告、一岗双责素材汇编(四)
- 2024-01-18 2024年关于市直机关意识形态风险防范情况调研报告
- 2024-01-18 述德述职述廉报告(范文推荐)
- 搜索
-
- 党支部2021年度工作计划 10-14
- 取得脱贫攻坚战全面胜利的内涵和意义7篇 12-16
- 社区工作人员上班工作纪律制度 06-02
- 2021大学生组织生活会党员个人对照检查 09-14
- 关于市重大项目进展情况与下一步工作推 07-13
- 巡察报告反馈意见建议(全文完整) 11-02
- 2020领导个人述法报告三篇 09-02
- 国开(中央电大)行管本科《西方行政学说 06-08
- 廉洁自律方面存在不足自我剖析材料 07-13
- 最新乡镇党委2020年落实全面从严治党主 10-12
- 11-25国庆70周年庆典晚会 庆典晚会串词
- 11-25办公室礼仪的十大原则 浅谈办公室的电话礼仪
- 01-17用心灵轻轻地歌唱_心灵的歌唱
- 01-17也许你不是我一生的唯一|也许不是我
- 01-17爱了,请珍惜;不爱,趁早放手|爱就珍惜不爱就放手
- 01-17岁月带走的是记忆,但回忆会越来越清晰|有趣又有深意的句子
- 01-17曾经的美好只是曾经,我只想珍惜身边的人|我只想珍惜你
- 01-18从容不惊 [学会笑眼去看世界,不惊不乍,淡定从容]
- 02-03当代大学生学习态度调查报告
- 02-03常用护患英语会话
- 标签列表
