首页 > 心得体会 > 学习材料 / 正文
西藏地区非特殊型浸润性乳腺癌雄激素受体的表达及其与不同分子分型及临床病理特征的相关性
2023-02-27 12:45:11 ℃罗含欢,姜 英,边巴扎西,王 倩,尼玛卓玛,王 寒,魏 倩,廖瑞倩,次仁曲珍
1西藏自治区人民医院病理科,拉萨 850000 2中国医学科学院 北京协和医学院 北京协和医院病理科,北京 100730 3西藏自治区人民医院普外科,拉萨 850000
近几十年来,乳腺癌发病率越来越高,已经跃居女性恶性肿瘤第1位[1],致死原因中仅次于肺癌,居第2位[2-3]。乳腺癌具有高度异质性,其组织形态、生物学行为、免疫表型及治疗反应都存在较大差异[4]。乳腺癌雄激素受体(androgen receptor,AR)作为类固醇受体家族,在乳腺癌中的作用已受到广泛关注。乳腺浸润性癌中最常见的类型是非特殊型浸润性乳腺癌(invasive breast carcinoma of no special type,IBC-NST),目前关于西藏地区藏族女性IBC-NST 中AR的表达及其与分子分型及临床病理学特征相关性的研究报道较少。本研究回顾性分析西藏自治区人民医院2015年12月至2021年3月所有手术切除病理确诊为IBC-NST的藏族女性病例临床病理资料,旨在总结分析西藏地区藏族女性IBC-NST中AR的表达及其与不同分子分型及临床病理特征的相关性。
资料来源收集西藏自治区人民医院病理科2015年12月至2021年3月存档的全部经手术切除病理确诊为IBC-NST的藏族女性病例,查阅患者临床及病理资料,共有54例,年龄35~76岁,平均(50.0±9.2)岁,左侧20例、右侧34例。全部病例的病理切片均由两名医师阅片,并采用双盲法进行判读,本研究通过西藏自治区人民医院伦理委员会批准(审查编号:ME-TBHP-21-KJ-012)。
方法所有标本经10%的中性福尔马林液固定,石蜡包埋,常规制片,苏木素-伊红染色,光镜观察。免疫组织化学方法均采用EnVision两步法,一抗AR(克隆号:RM175)、雌激素受体(estrogen receptor,ER)(克隆号:SP1)、孕激素受体(progesterone receptor,PR)(克隆号:Kit-0013)均购自福州迈新生物科技开发有限公司,细胞增殖标志抗原(Ki-67,克隆号:MIB-1)购自安必平医药科技股份有限公司,实验步骤严格按照试剂盒说明书进行。人类表皮生长因子受体2(human epidermal growth factor receptor 2,HER-2)抗体购自罗氏诊断产品(上海)有限公司(克隆号:4B5),HER-2基因检测试剂盒(荧光原位杂交法)购自雅培贸易(上海)有限公司。
结果判断AR以≥10%的肿瘤细胞核内呈现黄色、棕黄色或褐色颗粒为阳性[5]。ER和PR的判读依据2010年美国临床肿瘤学会与美国病理学家学会公布的乳腺癌ER与PR免疫组织化学检测指南[6],均以≥1%的肿瘤细胞核内呈现黄色、棕黄色或褐色颗粒为阳性。HER-2的判读根据2019版检测指南[7]:无着色或≤10%的肿瘤细胞出现不完整的、微弱的细胞膜着色为(0),>10%的肿瘤细胞出现不完整的、微弱的细胞膜着色为(1+),>10%的肿瘤细胞出现弱~中等强度的、完整的细胞膜着色或≤10%的肿瘤细胞出现强而完整的细胞膜着色为(2+),>10%的肿瘤细胞出现强而完整且均匀的细胞膜着色为(3+);
(0)或(1+)被认为是HER-2 阴性(HER-2-);
(3+)被认为是HER-2 阳性(HER-2 +);
(2+)为 HER-2 可疑阳性,需结合荧光原位杂交结果进一步明确HER-2是否扩增。根据2019年 St.Gallen 专家共识[8],Ki-67≥20%肿瘤细胞核内出现棕色或深棕色颗粒为高表达,反之为低表达。
分子分型根据2019年 St.Gallen 专家共识[8],分为4型。管腔 A 型:ER、PR 均为阳性(且PR>20%),HER-2 阴性,Ki-67低表达。管腔B型:(1)ER和HER-2均为阳性,PR与Ki-67为任意值;
(2)ER阳性,HER-2阴性,至少存在下面任意 1个条件:PR阴性或低表达(<20%)、Ki-67高表达。HER-2过表达型:HER-2阳性,ER和PR均为阴性。三阴性乳腺癌:ER、PR、HER-2均为阴性。
统计学处理采用SPSS 25.0软件进行统计分析,计量资料以均数±标准差表示,计数资料以百分率[n(%)]表示。相关性分析采用Spearman 等级相关分析,比较采用t检验,P<0.05为差异有统计学意义。
藏族女性IBC-NST的临床病理特点54例患者肿瘤平均直径(3.3±2.0)cm,≤2 cm者15例(27.8%),>2 cm者39例(72.2%);
组织学分级中Ⅰ级5例(9.3%)(图1)、Ⅱ级29例(53.7%)(图2)、Ⅲ级20例(37.0%)(图3);
有淋巴结转移者31例(57.4%)、无淋巴结转移者23例(42.6%);
临床分期Ⅰ+Ⅱ期占 63.0%,Ⅲ+Ⅳ期占 37.0%;
AR 阳性率53.7%(图4);
ER阳性率76.0%(图5);
PR阳性率68.5%;
HER-2(3+)者5例(图6);
管腔A型、管腔B型、HER-2过表达型、三阴性乳腺癌分别占16.7%、59.3%、3.7%、20.3%(表1)。

表1 雄激素受体与相关参数之间的关系

图1 组织学分级Ⅰ级(HE)
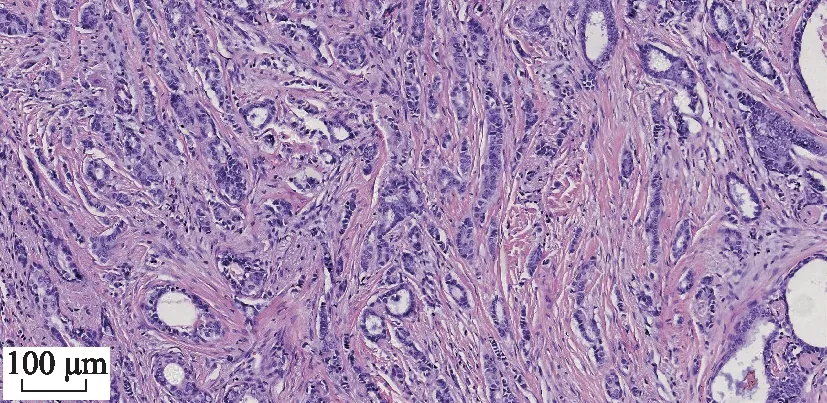
图2 组织学分级Ⅱ级(HE)

图3 组织学分级Ⅲ级(HE)

图4 雄激素受体在乳腺癌中阳性表达(免疫组织化学染色)

图5 雌激素受体在乳腺癌中阳性表达(免疫组织化学染色)

HER-2:人类表皮生长因子受体2
AR与IBC-NST的临床病理特征及分子分型的关系AR在藏族女性IBC-NST的表达与 ER(χ2=8.200,P=0.004)、PR(χ2=9.900,P=0.003)、分子分型(χ2=11.690,P=0.009)相关,与肿瘤部位(χ2=0.020,P=0.880)、年龄(χ2=1.470,P=0.230)、大小(χ2=3.220,P=0.073)、组织学分级(χ2=5.738,P=0.057)、淋巴结有无转移(χ2=0.040,P=0.850)、脉管有无瘤栓(χ2=0.000,P=0.980)、临床分期(χ2=0.970,P=0.330)、HER-2(χ2=0.058,P=0.809)及Ki-67(χ2=2.239,P=0.135)的表达不相关。
不同分子分型的IBC-NST病理特征藏族女性IBC-NST的分子分型与组织学分级(χ2=24.970,P=0.001)、临床分期(χ2=9.035,P=0.029)及淋巴结转移(χ2=9.691,P=0.021)均相关(表2)。

表2 不同分子分型非特殊型浸润性乳腺癌的临床病理特点比较[n(%)]
乳腺癌是我国女性中发病率最高的恶性肿瘤,具有较高的病死率,严重影响女性生命健康[9]。目前,乳腺癌的病因尚未明确,普遍认为可能与家族史、卵巢内分泌紊乱、未生育、未哺乳、腺体致密、乳腺增生及高脂饮食等相关[10]。乳腺癌的生物学行为具有高度异质性,即使病理分期相同的患者,疗效及预后也存在差异,对传统的病理形态学诊断与分期提出挑战。Perou等[11]在2000 年通过研究乳腺癌的基因表达,首先提出了分子分型的概念,认为不同的分子分型与乳腺癌的治疗方案以及预后相关。分子分型以检测肿瘤的基因表达谱系作为金标准,但由于检测技术较复杂,未广泛应用于临床。目前以ER、PR、HER-2及Ki-67的免疫组织化学检测进行分子分型,有效地补充了基于组织形态学的分类。在乳腺癌患者治疗方案个体化的选择、预后评估方面发挥了积极的作用[12-13]。近年来,关于AR在乳腺癌中的作用机制进行了大量研究,结果显示AR是乳腺癌的抑癌基因[14]。有报道AR在ER阳性的乳腺癌可竞争性结合雌激素反应元件,降低雌激素的增殖作用,从而诱导抗增殖作用;
而ER与雄激素反应元件结合,具有相反的效果[15]。在ER和PR阴性的乳腺癌,AR可能抑制细胞生长。有报道60%~80%的乳腺癌患者AR呈阳性,甚至高于ER、PR的阳性率[16-17]。本研究显示AR在藏族女性IBC-NST中的阳性表达率为54.3%,偏低于以往文献中报道的数据,推测在不同种族间是否存在一定差异,尚需进一步扩大样本量研究。本研究显示AR的阳性表达率与ER、PR的表达率呈正相关,与以往研究[18-19]报道相一致。此外,多项研究表明AR阳性表达率与分子分型呈正相关[20-22],与本研究相符。有报道在HER-2阳性肿瘤中,AR可激活Wnt/β-catenin通路,引起HER-3上调,从而在乳腺癌的发生中发挥一定作用;
通过HER-2/HER-3异源二聚体,AR可引起磷酸酰肌醇3激酶/蛋白激酶B通路的激活,并可能通过髓细胞组织增生病毒癌基因同源物诱导细胞增殖[23]。在三阴性乳腺癌中,AR可能通过表皮生长因子受体、血小板源性生长因子和磷酸酰肌醇3激酶/蛋白激酶B信号通路参与癌变过程[23]。大多数研究结果显示AR在乳腺癌各型中表达程度不同,在三阴性乳腺癌中的表达显著低于其他分子分型[22,24]。任晓燕等[22]研究显示,635例浸润性乳腺癌中三阴性乳腺癌占19.1%,而在三阴性乳腺癌中AR的表达率为32.2%。袁小庆等[21]报道,在60例浸润性乳腺癌中三阴性乳腺癌占15.0%,AR在管腔A、管腔B、HER-2过表达、三阴性乳腺癌中阳性率分别为85.71%、80.65%、50.0%、33.33%。王春等[25]比较汉族与少数民族之间分子分型的差异,结果显示维吾尔族HER-2过表达型与三阴性乳腺癌比例较高,尤其是三阴性。本研究显示三阴性乳腺癌在54例藏族女性IBC-NST中占20.3%,AR在管腔A、管腔B、HER-2过表达、三阴性IBC-NST中阳性率分别为77.8%、62.5%、50.0%、9.1%。AR在三阴性乳腺癌中的表达率明显低于相关报道,可能与本研究病例数较少有关,今后需积累病例、增加样本量,进一步完善研究。分子分型以基因的差异为依据,而组织学分级反映的是癌细胞的分化程度,虽然是形态学分类,但研究显示组织学分级与基因表达具有相关性,但两者无绝对对应关系[26-27],分子分型和组织学分级虽然不能彼此取代,但却相互补充,彼此印证,所以采取病理诊断乳腺癌患者的过程中,需将分子分型与组织学分级联合使用[28],在日常诊断如发现严重不相符时,应核查两者结果的可靠性,确保诊断的客观性。乳腺癌是一种激素受体依赖性的恶性肿瘤,腋窝淋巴结的转移是导致患者远处转移并死亡的最主要原因,而肿瘤的大小、分化的程度、病灶的范围、淋巴结有无转移以及TNM 分期是临床判断预后及制定治疗方案的主要依据[29]。不同分子分型乳腺癌的组织学分级、临床分期及淋巴结转移状况的相关性,各文献报道不尽相同。崔力方等[30]研究显示乳腺癌不同分子分型的组织学分级与淋巴结转移的差异有统计学意义,与临床分期无相关性。而本研究显示藏族女性IBC-NST不同分子分型的组织学级别、临床分期与淋巴结转移情况的差异均有统计学意义,与马建萍等[31]的报道一致。
综上,本研究显示AR在西藏地区藏族女性IBC-NST中的三阴性乳腺癌中的表达率显著降低,而在ER、PR阳性的病例中有较高的阳性表达率,且分子分型与组织学分级、临床分期及淋巴结转移具有相关性。因此,在日常诊断过程中,需把分子分型与组织学分级二者相结合,并常规检测AR,可能为临床判断预后及选择治疗方案提供线索。
猜你喜欢 组织学分型阴性 不同灸法对免疫抑制兔脾脏、胸腺影响的组织学研究世界科学技术-中医药现代化(2021年7期)2021-11-04花刺参幼参摄食和消化器官形态学和组织学研究海洋通报(2021年2期)2021-07-22卡培他滨对复发转移三阴性乳腺癌的疗效分析中华养生保健(2020年1期)2020-11-16《呼吸道感染牛分枝杆菌对肝脏和肠道影响的病理组织学观察》图版中国兽医杂志(2019年2期)2019-06-25针刀治疗不同分型腰椎间盘突出症的研究进展中国中医急症(2019年10期)2019-05-21三阴性乳腺癌的临床研究进展中国医药指南(2017年3期)2017-11-13成人型髋关节发育不良的分型与治疗中华骨与关节外科杂志(2017年1期)2017-05-17hrHPV阳性TCT阴性的妇女2年后随访研究医学研究杂志(2015年12期)2015-06-10复杂分型面的分型技巧智能制造(2015年4期)2015-05-12三阴性乳腺癌分类治疗的机遇与挑战癌症进展(2015年5期)2015-03-11猜你喜欢
- 2024-01-20 有关于第五次全国经济普查统计重点业务综合培训大会上讲话(完整文档)
- 2024-01-20 “严纪律、转作风、保安全、树形象”专题学习教育活动通知(完整文档)
- 2024-01-20 2024XX区住房城乡建设工作情况汇报
- 2024-01-20 2024高校思政教育交流材料:善用反腐败斗争这堂“大思政课”(精选文档)
- 2024-01-20 2024年主题教育专题党课辅导报告,(4)
- 2024-01-20 关于赴某地学习考察地方立法工作情况报告(范文推荐)
- 2024-01-20 2024年度关于增强党建带团建工作实效对策与建议(精选文档)
- 2024-01-20 教师演讲稿:春风化雨育桃李,,潜心耕耘满芬芳(全文)
- 2024-01-20 主题教育第二阶段来了
- 2024-01-20 2024年度关于到信访局实践锻炼个人总结【完整版】
- 搜索
-
- 打赌输了任人处理作文1000字7篇 05-12
- 当代大学生在全面建设社会主义现代化强 05-12
- 全面建成社会主义现代化强国的战略安排 03-10
- 个人廉洁自律方面存在的问题及整改措施 05-12
- 谈谈青年大学生在中国式现代化征程上的 05-12
- 2022年党支部第一议题会议记录(全文完 11-02
- 作为青年大学生如何肩负时代责任6篇 05-12
- 村党组织建设现状及工作亮点存在问题与 05-12
- 全面从严治党,自我革命重要论述研讨会 05-12
- 产业工人队伍建设改革(全文完整) 10-31
- 11-25国庆70周年庆典晚会 庆典晚会串词
- 11-25办公室礼仪的十大原则 浅谈办公室的电话礼仪
- 01-17用心灵轻轻地歌唱_心灵的歌唱
- 01-17也许你不是我一生的唯一|也许不是我
- 01-17爱了,请珍惜;不爱,趁早放手|爱就珍惜不爱就放手
- 01-17岁月带走的是记忆,但回忆会越来越清晰|有趣又有深意的句子
- 01-17曾经的美好只是曾经,我只想珍惜身边的人|我只想珍惜你
- 01-18从容不惊 [学会笑眼去看世界,不惊不乍,淡定从容]
- 02-03当代大学生学习态度调查报告
- 02-03常用护患英语会话
- 标签列表
